この記事を読んでわかること
・脊椎分離症とは?
・脊椎分離症の症状とは?
・発症早期以降の治療法
脊椎分離症とは主に成長期に激しく運動を行う事で発症する病気であり、脊椎後方の疲労骨折が原因となります。
脊椎分離症の症状が進行すると腰痛や下肢のしびれなどを自覚し、日常生活にも支障をきたす可能性があり、場合によっては手術が必要になる場合もあります。
今回は、脊椎分離症の症状や治療に関して詳しく解説していきます。
10代は要注意!脊椎分離症とは?
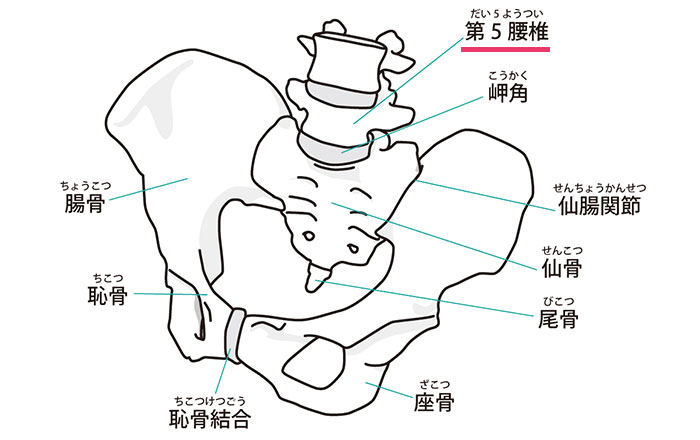
脊椎分離症の「脊椎」とはいわゆる背骨のことで、上から順に頚椎、胸椎、腰椎、仙椎に分かれており、基本的にどの部位であっても前半分は椎体、後ろ半分は椎弓という構造に分かれています。
指輪をイメージすると分かりやすいですが、指輪のダイヤの部分が椎体、指輪のリングの部分が椎弓のような形を成しており、リングの中を脊髄と呼ばれる神経の束が走行しています。
椎体は丸太のような骨の塊であり基本的に衝撃に対して強く作られていますが、椎弓の一部はリングを形成するために細く弱い部分が存在します。
特に10代などの成長期に背中を反らしたり、ジャンプからの着地による衝撃が反復して加わっていくと、椎弓の細く弱い部分が疲労骨折してしまい、椎弓が椎体から分離してしまい脊椎分離症に至ります。
脊椎分離症の好発部位は、腰椎の中でも最も下にある第5腰椎に多いと言われています。
あくまで疲労骨折の結果であり1回の衝撃で発症するわけではないため、激しい運動を行う人やスポーツ選手など、腰椎に繰り返し負担がかかる人に多く見られる病気です。
一般の人では発症率5%程度であるのに対し、スポーツ選手では30-40%の人が分離症を発症します。
脊椎分離症の症状とは?
脊椎分離症の症状は、発症時期によっても異なります。
発症早期には、単純に椎弓が疲労骨折した事に伴う炎症によって腰痛を自覚する事がほとんどです。
腰痛は、腰を反らしたりスポーツを行なった際に増悪する事が多いです。
この時期に適切な治療を行わない場合、分離した椎弓がうまく癒合する事ができず、偽関節と呼ばれる動揺性の高い(グラグラする)骨として残ってしまいます。
偽関節の状態でグラグラすると、骨が周囲の神経を圧迫してしまい下肢のしびれや疼痛を引き起こす事があります。
以上のことから分かる通り、若年期の腰痛を放置した結果偽関節が形成されると、年を取ってから思わぬ神経症状をきたすこともあり得るため、早期から適切な治療が求められる病気なのです。
脊椎分離症に対する治療とは?
具体的に脊椎分離症に対する治療法をご紹介します。
発症早期の治療法
前述したように、発症早期は疲労骨折した椎弓が偽関節を形成しないように正常な骨癒合を目指す治療が優先されます。
一般的には骨折から3〜6ヶ月程度で偽関節が完成してしまうため、それまでに正常な骨癒合を得る必要があります。
程度にもよりますが、スポーツが原因の場合は3〜12ヶ月程度スポーツを中止して、コルセットにより極力腰に負担がかからないように指導します。
この時期に急激なスポーツを再開したり、痛みを我慢して動き続けるとうまく骨が癒合せず偽関節を形成してしまうリスクが高まるため注意が必要です。
またアスリートで早期の回復を希望する場合、偽関節になる前であれば低侵襲な分離部修復手術で分離部の固定を行うことも可能です。
発症早期以降の治療法
残念ながら、発症早期にうまく治療できず偽関節が形成されてしまった場合、その後コルセットによる安静を継続してももはや治療効果は見込めません。
そこで、治療の主目的が骨癒合ではなく痛みの管理に切り替わってしまいます。
痛みの管理としては、鎮痛剤の内服や外用から始まり、症状が強い場合にはブロック注射も行います。
それでも症状が緩和されない場合や、患者がアスリートなどで新たなる骨癒合を求める場合には、侵襲度の高い手術療法を行う必要があります。
偽関節に対して手術を行う場合、偽関節を新たに癒合させるために別の骨から骨組織を採取して移植する必要があり、発症早期に行う分離部修復手術と比べて侵襲度の高い手術になってしまいます。
以上のことから分かる通り、脊椎分離症に対する治療は発症早期から適切に介入し、いかに骨癒合を得るかが非常に重要になってきます。
まとめ
今回は脊椎分離症について解説しました。
脊椎分離症は若年期のアスリートが罹患しやすい腰椎の疲労骨折であり、発症早期から適切な治療を行わなくては、偽関節が形成されてしまいます。
一度偽関節が形成されてしまうと、そこから新たに骨癒合を得るには侵襲度の高い手術が必要になる可能性もあり、将来的に神経症状をきたす可能性もある怖い病気です。
この記事を参考に、適切な介入を行うためにも症状が気になる方は早期に整形外科への受診をおすすめします。
また、近年では再生医療の発達も目覚ましいです。
再生医療によって損傷した神経細胞が再生すれば、脊椎分離症によって障害されてしまう腰椎周辺の神経機能も回復する可能性があり、より低侵襲に治療する事が可能になるため、現在その知見が待たれるところです。
よくあるご質問
- 脊椎分離症の原因は?
- 脊椎分離症とは主に成長期に激しく運動を行う事で発症する病気であり、脊椎後方の疲労骨折が原因となります。
あくまで疲労骨折の結果であり1回の衝撃で発症するわけではないため、激しい運動を行う人やスポーツ選手など、腰椎に繰り返し負担がかかる人に多く見られる病気です。 - 脊椎分離症の症状とは?
- 脊椎分離症の症状は、発症時期によっても異なります。
適切な治療を行わない場合、分離した椎弓がうまく癒合する事ができず、偽関節と呼ばれる動揺性の高い(グラグラする)骨として残ってしまいます。
偽関節の状態でグラグラすると、骨が周囲の神経を圧迫してしまい下肢のしびれや疼痛を引き起こす事があります。


















コメント