この記事を読んでわかること
・ステミラック注とは
・ステミラック注の作用機序
・ステミラック注の課題
ステミラック注とは外傷性脊髄損傷の患者に対する再生医療に使用される薬剤です。
患者の間葉系幹細胞を抽出して培養することで何倍にも増加させ、患者の体に注入することで損傷した脊髄を再生させる治療法です。
まだ承認されてから数年、その有効性や安全性に関しては検証が必要ですが脊髄損傷に対する有効な治療法として注目を浴びています。
ステミラック注とは

ステミラック注とは外傷性脊髄損傷患者(ASIA機能障害尺度がA、B又はCの患者に限る)に対する再生医療の分野で使用される新薬です。
薬品の一般名は「ヒト(自己)骨髄由来間葉系幹細胞」と言います。
脊髄は脳からの指令を体に送ったり、逆に体から入力される情報を脳に届ける役割を担っています。
つまり体と脳の架け橋のような存在なのです。
外傷性脊髄損傷、つまり外傷に伴い脊髄が損傷すると体への指令が送れなくなり麻痺症状が出たり、体からの情報が脳に届かず温度感覚や触覚などを感じることができなくなります。
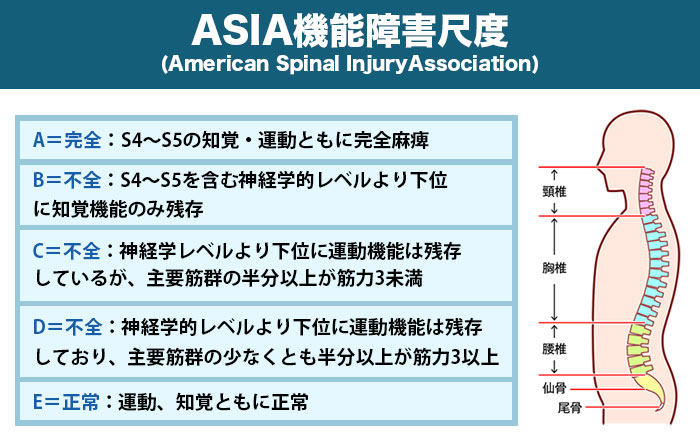
当然脊髄の損傷の度合いで症状の重さも変わってきますが、ステミラック注の使用に関してはASIA機能障害尺度というスケールで規定されています。
ASIAとはAmerican Spinal InjuryAssociationの略でアメリカ脊髄損傷協会が規定したスケールのことです。
ASIA機能障害尺度では機能障害の程度をA-Eの5段階に分類しており、Eが正常、Aが最も重症になります。
ステミラック注の使用に際してはCよりも重度の患者に限ると限定されています。
ASIA機能障害尺度C分類とは、「損傷した脊髄よりも下位のレベルに麻痺が残存していて、主要筋群の半分以上が重力下で自由に動かせない」と規定されています。
つまりこれ以上の麻痺がある場合にはステミラック注の使用が認められます。
- 製品名
- ステミラック注(Stemirac®)
- 一般名
- ヒト(自己)骨髄由来間葉系幹細胞
- 適応疾患
- 外傷性脊髄損傷(ASIA機能障害尺度A、B、C)
- 投与方法
- 患者の骨髄液から採取・培養した幹細胞を点滴静注
- 保険適用
- 高額療養費制度の対象
ステミラック注の作用機序
人間のありとあらゆる組織や臓器は細胞が集まってできています。
例えば髪の毛や爪は切っても切っても再び細胞分裂して再生します。
しかし神経細胞だけはそうはいきません。
神経細胞は軸索と呼ばれる突起を使って情報を次の神経細胞に渡しています。
これが連続することで神経が形成されていますが、軸索が一度損傷すると瘢痕化してしまい再生できなくなります。
その結果、神経細胞は軸索を失うため刺激や情報の伝達ができなくなり、神経としての機能を失うのです。
仮に腎臓や肝臓が機能を失っても臓器ごと移植可能ですが、脳は移植できません。
つまり脳細胞は自前で再生できない、かつ他人との入れ替えも不可能な臓器なのです。
そこで現在注目されているのが、「ヒト(自己)骨髄由来間葉系幹細胞」です。
間葉系幹細胞とは、ありとあらゆる細胞や組織に分化する前の「何にでもなれる細胞」です。
人の骨髄に存在しており、これから色々な細胞や組織に分化しようとしている無限の可能性を秘めた細胞のことです。
仮に神経細胞が損傷して自前で再生できないとしても、外的に自分の間葉系幹細胞を注入すれば損傷部位に定着し神経細胞に分化することで機能回復できる可能性があるということです。
ステミラック注はまさに自分の間葉系幹細胞を自分に注入する治療法です。
ステミラック注の使用法
では具体的にステミラック注の使用法を解説していきます。
まず最初に患者の血液を採取し血清(血液から赤血球や白血球などを除去したもの)を抽出します。
その後、必須条件として受傷後31日以内に臀部の骨の骨髄から骨髄液を採取します。
骨髄液の中に間葉系幹細胞が約0.1%程度含まれているからです。
その後骨髄液内の間葉系幹細胞を抽出し、患者血清を使って間葉系幹細胞を培養します。
約2-3週間の培養で間葉系幹細胞の数は約1万倍にまで増加します。
それを製剤化したものがステミラック注です。
ステミラック注が完成したら患者の静脈から点滴で投与します。
その後は、血液内に投与された間葉系幹細胞が破壊された神経細胞に定着するのを待つのみです。
臓器移植と異なり自身の細胞を体に戻しているだけなので免疫学的な拒絶反応は心配ありません。
ステミラック注の課題
ステミラック注は使用された症例が少ないため安全性や有効性の検討が十分なされないまま、2018年12月28日に特別に条件付きの承認を得て市場に出ています。
その条件とは、承認から7年間の間にその有効性と安全性を証明しなくてはならないのです。
また薬価が一つあたり約1500万円と非常に高額なのですが、さらに驚くべきは1つ製剤するのに約3000万円のコストがかかっている点です。
つまり企業はいかに安価に製剤できるかを模索しなくては商売にならないのです。
製剤コストに関しては今後の企業努力に期待するしかありません。
臨床実績と効果と今後の展望
現時点の臨床実績として、札幌医科大学の医師主導治験では、13例中90%以上の患者で運動機能の改善が確認され、重篤な副作用は報告されていません。
東京労災病院では、2022年9月よりステミラック注を用いた治療を開始。
2025年4月時点で47例に投与されています。
今後の展望として、現在ステミラック注の適応拡大や効果の長期的な検証が進められており、他の疾患への応用や治療法の改善に向けた研究も行われていることで、再生医療の発展が期待されています。
まとめ
脳細胞は一度損傷すると機能の回復は困難です。
脊髄損傷は不可逆的な後遺症を残す難病として、現状有効な治療法がない疾患でした。
しかし、近年では再生医療の発達が目覚ましいです。
骨髄から採取した幹細胞を点滴から投与すれば、幹細胞が神経に定着して死んだ脳細胞の代わりとなり再び機能が甦る可能性があるのです。
再生医療を併用すれば、リハビリによる機能回復にさらなる期待が持てます。
現在、多くの治療結果を積み重ねており、その成果が期待されています。
よくあるご質問
- ステミラック注とはどんな薬?
- ステミラック注とは外傷性脊髄損傷患者(ASIA機能障害尺度がA、B又はCの患者に限る)に対する再生医療の分野で使用される新薬です。
薬品の一般名は「ヒト(自己)骨髄由来間葉系幹細胞」と言います。 - ステミラック注はどのように使用される?
- まず最初に患者の血液を採取し血清を抽出します。
その後、受傷後31日以内に臀部の骨の骨髄から骨髄液を採取します。
骨髄液内の間葉系幹細胞を抽出し、患者血清を使って間葉系幹細胞を培養します。
それを製剤化したものがステミラック注です。
ステミラック注が完成したら患者の静脈から点滴で投与します。
















コメント