この記事を読んでわかること
脳出血の好発部位や、部位別の症状が分かる
脳出血で特徴的な、眼球に現れる所見を理解できる
脳出血の症状が時間とともにどう変化していくのか分かる
脳の血管が破綻し、内部で出血を引き起こす脳出血の症状は、出血部位や経過によって異なります。
また、脳出血の部位によって眼球にも特徴的な所見を来たすため、症状や眼球所見から出血部位を推測することも可能です。
この記事では、脳出血の症状から見た患部とその影響や、脳出血の症状の継時的変化について紹介します。
脳出血の好発部位の詳細

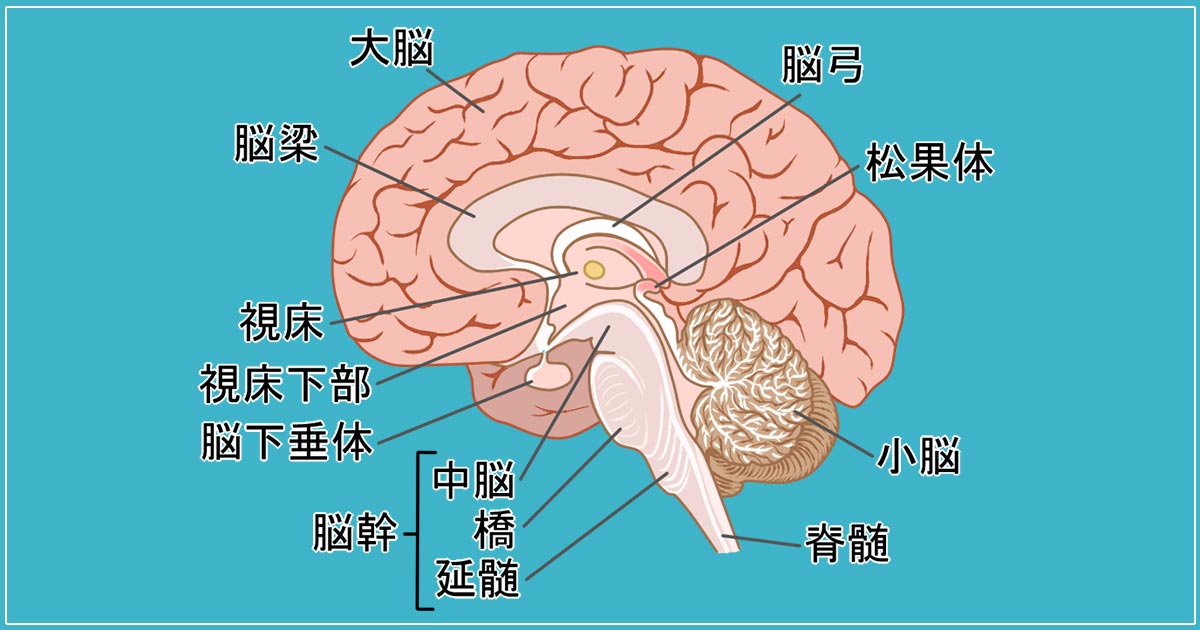
脳出血が発生しやすい部位は、主に被殻、視床、小脳、脳幹です。
被殻出血は最も多く、運動麻痺などを引き起こしやすいです。
視床出血は感覚障害を伴い、小脳出血は平衡感覚や運動調整に影響します。
脳幹出血は命に関わるリスクが高く、意識障害や呼吸困難を引き起こすことがあります。
これらの部位ごとに異なる症状が現れるため、部位の詳細な理解が重要です。
脳出血の部位別症状とその特徴
脳出血は、脳を栄養する血管が血圧の変動などを理由に破綻し、脳内部で出血を引き起こす病気です。
当然、破綻した血管に栄養されていた脳の一部には栄養が行き届かなくなるため、出血部位に応じてさまざまな症状が出現します。
脳出血の好発部位は下記の通りです。
- 被殻(40%)
- 視床(30%)
- 皮質下(10%)
- 小脳(5〜10%)
- 脳幹(5〜10%)
被殻出血
被殻出血は脳出血の約40%を占めており、最も発症頻度の高い部位です。
被殻は大脳基底核の一種であり、レンズ核線条体動脈によって栄養されており、この動脈が破綻することで被殻出血が生じます。
被殻周辺には、淡蒼球・内包・レンズ核・黒質などの大脳基底核が存在し、被殻出血によってこれらの機能が広範に障害され、さまざまな症状が出現します。
基本的に少量の出血であればほとんど無症状のことが多く、出血量に応じて症状も異なりますが、代表的な症状としては下記の通りです。
- 突然発症する弛緩性麻痺
- 同名半盲
- 半側の感覚障害
- 病側への共同偏視
- 軽度から中等度の意識障害
被殻を含めた大脳基底核は、体の運動や感覚を伝達する重要な神経回路を含んでいるため、障害されることで麻痺や感覚障害が出現します。
また、視覚にも影響を与え、左右どちらか半分の視界が見えなくなる同名半盲を生じます。
視床出血
視床出血は脳出血の約30%を占めており、被殻に次いで発症頻度の高い部位です。
視床は脳の深部に位置し、視覚や聴覚などの感覚を集めて感覚中枢へ伝達する役割を担うため、障害されることでしびれなどの感覚障害が出現します。
また、視床は内包とも隣接しており、出血の影響が内包にも及ぶと麻痺などの運動障害も出現します。
さらに、視床出血の危険な点は脳室内穿破です。
前述したように、視床は脳の深部に位置し、すぐ内側には第三脳室と呼ばれる空間があります。
視床での出血が広範に及ぶと、容易に第三脳室に穿破し、脳室内にどんどん出血が溢れていくため、重症化しやすいという特徴があります。
皮質下出血
皮質下出血は脳出血の約10%を占めており、脳の比較的表層に起こる脳出血です。
前頭葉・側頭葉・頭頂葉など、どの部位の皮質下で出血するかによって症状は異なりますが、代表的な症状としては片麻痺や感覚障害が挙げられます。
小脳出血
小脳出血は脳出血の約5〜10%を占めており、緻密でスムーズな運動のコントロールを行う小脳における出血です。
小脳機能が障害されるため、姿勢反射に異常が生じてめまい・ふらつき・歩行障害などの症状や運動失調が出現します。
脳幹出血
脳幹出血は脳出血の約5〜10%を占めており、生命維持に必要な呼吸や循環を司る脳幹における出血です。
脳幹は脊髄と脳を繋いでいるため、脳からの運動の指令も、脊髄からの感覚情報も伝達が障害され、麻痺やしびれが出現します。
さらに、呼吸や循環もコントロールしているため、最悪の場合循環停止・呼吸停止などの致死的状態を招く可能性もあり、注意が必要です。
被殻出血、視床出血、小脳出血、脳幹出血の再発リスク
各部位の脳出血には再発リスクがあり、特に高血圧が原因であれば再発の可能性が高まります。
被殻や視床出血は再発することが多く、予後に影響を及ぼす可能性があります。
小脳出血は再発時にバランスや運動機能がさらに悪化することがあり、脳幹出血は再発時に生命を脅かすリスクが非常に高いです。
再発予防には、血圧管理や適切な生活習慣の維持が重要です。
目に現れる脳出血の原因と症状
それぞれの出血部位に応じて、眼球の動きにもさまざまな影響を与えます。
被殻出血の場合、眼球の運動に関する神経中枢に影響し、左右の眼球が病側を向いてしまう、病側への共同偏視が非常に特徴的な症状です。
視床出血の場合、対側の眼球の上方への運動をコントロールしている内側縦束吻側間質核と言われる部位が圧迫されるため、対側の眼球が上方へ運動できなくなります。
さらに、左右の視床は距離が近いため、同時に反対側の内側縦束吻側間質核も圧迫され、同側の眼球も上方へ運動できなくなります。
結果として、両方の眼球の上方運動が制限され、両目とも内下方(いわゆる、寄り目)への共同偏視となるわけです。
小脳出血の場合、出血が進行して前方にある脳幹が圧迫されると、眼球運動に関わる神経機能が障害され、両目ともに健側を向いてしまう、健側への共同偏視が特徴的です。
脳幹出血の場合、眼球の運動を司る神経の1つである外転神経が障害されることで、眼球の動きがバラバラになる外転神経麻痺をきたす可能性もあります。
脳出血の時間経過と症状の変化
脳出血に伴う症状は時間経過とともに変化するため注意が必要です。
発症初期は少量の出血によって髄膜が刺激され、頭痛や嘔気・嘔吐などの髄膜刺激症状が出現します。
しかし、出血が広がると一気に脳が血液によって圧迫を受け、麻痺やしびれ・視力低下などの症状や意識障害を来たすこともあります。
さらに出血が広がると、血液の充満によって頭蓋内圧が急激に上昇し、脳実質が圧迫を受け、脳幹などの重要臓器に圧がかかり脳ヘルニアに至るため注意が必要です。
脳ヘルニアに至ると、出血部位にかかわらず脳幹の機能が障害され、呼吸停止・循環破綻などを引き起こし、最悪の場合死に至ります。
そのため、脳出血は発症後いかに早急に治療を開始できるかが重要な疾患と言えるでしょう。
脳出血の症状から見た患部についてのまとめ
今回の記事では脳出血の部位別症状や眼球所見、さらに継時的な症状の変化について解説しました。
脳出血は時間の経過とともに出血量が増大し、発症初期は頭痛や嘔気・麻痺やしびれなどの神経症状をきたしますが、進行すれば溢れ出した血液はいずれ脳そのものを圧迫し、意識障害・循環破綻・呼吸停止などの重篤な事態へ伸展します。
また、急性期を乗り越えたとしても、一度損傷を受けた脳細胞は基本的に元に戻らないため、仮に命が助かっても重い後遺症が残ってしまう可能性もあります。
現状、後遺症改善に対してはリハビリテーションが主な治療です。しかし、治る力は加齢と共に低下してしまうので、近年ではリハビリテーションのための下地作りとして、狙った脳・脊髄損傷部の治癒力を高める治療リニューロ®(再生医療)の発達もめざましいです。
再生医療は、自身の幹細胞を用いて損傷した細胞の再生を試みる治療であり、脳出血によって損傷を受けた脳細胞の機能再生が期待されます。
リハビリと組み合わせて治療すること(同時刺激×神経再生医療®)で更なる改善も期待でき、今後のさらなる知見が待たれるところです。
よくあるご質問
脳出血の部位の特徴は?
脳出血が生じる部位は主に被殻・視床・皮質下・小脳・脳幹などが挙げられます。
それぞれの部位が担っている機能が異なるため、出血部位によって出現する症状も異なりますが、共通して頭痛や嘔気・嘔吐などは出現しやすい症状です。
脳出血の発症部位で最も多いのはどこか?
脳出血の発症部位で最も多いのは被殻出血です。
被殻は大脳基底核の1つで、障害されると麻痺などの運動機能障害や同名半盲・左右半側の感覚障害など、多彩な神経症状が出現します。
<参照元>
・健康長寿ネット 脳出血:https://www.tyojyu.or.jp/net/byouki/noukekkansikkan/nounai-syukketsu.html
・脳内出血 – 09. 脳、脊髄、末梢神経の病気 – MSDマニュアル家庭版:https://www.msdmanuals.com/


















コメント