この記事を読んでわかること
・睡眠時無呼吸症候群とは
・睡眠時無呼吸症候群の分類と脳梗塞の関係
・脳梗塞による呼吸パターンとは
睡眠時無呼吸症候群と脳梗塞には切っても切り離せない関係があります。
脳梗塞によって呼吸中枢が障害されると睡眠時無呼吸症候群を発症する可能性があり、逆に睡眠時無呼吸症候群に罹患しても脳梗塞を発症するリスクは増加してしまいます。
本書を読むことで脳梗塞と睡眠時無呼吸症候群の関係性を理解し、脳梗塞への予防に繋がれば幸いです。
睡眠時無呼吸症候群とは?
睡眠時無呼吸症候群とはその名の通り、睡眠中に何度も無呼吸を認める病気のことです。
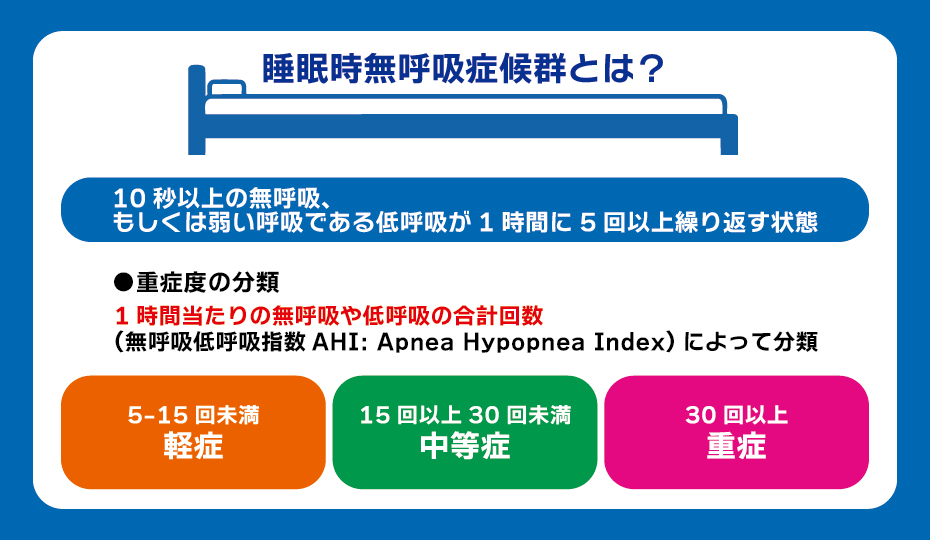
医学的には「10秒以上の無呼吸、もしくは弱い呼吸である低呼吸が1時間に5回以上繰り返す状態」のことを指します。
無呼吸や低呼吸の頻度で重症度が分類されており、1時間当たりの無呼吸や低呼吸の合計回数(これを無呼吸低呼吸指数(AHI: Apnea Hypopnea Indexという)が5-15回未満なら軽症、15回以上30回未満なら中等症、30回以上なら重症と分類されます。
睡眠時無呼吸症候群に罹患すると睡眠中に低酸素血症に陥り、それによって持続的に交感神経が活性化されてしまいます。
わかりやすく言えば、寝ている間も常にストレスに晒されている状態なのです。
その結果、血管や心臓には持続的な負担がかかり、高血圧や動脈硬化、狭心症などの心血管系疾患の発症リスクが上昇し、脳梗塞の発症リスクも上昇してしまいます。
睡眠時無呼吸症候群の患者と健常な人とでは、脳梗塞の発症率が2.89倍も差が出るというデータもあります。
さらに重症の睡眠時無呼吸症候群の患者では、脳卒中発症リスクは健常人の約3.6倍にまで上昇すると報告されています。
ほかにも睡眠時の無呼吸により熟睡できず睡眠の質も低下するため、浅い睡眠による倦怠感や日中の強い眠気などが特徴的な症状です。
ではなぜ睡眠時無呼吸症候群を発症してしまうのか、分類別に解説していきます。
睡眠時無呼吸症候群の分類と脳梗塞の関係
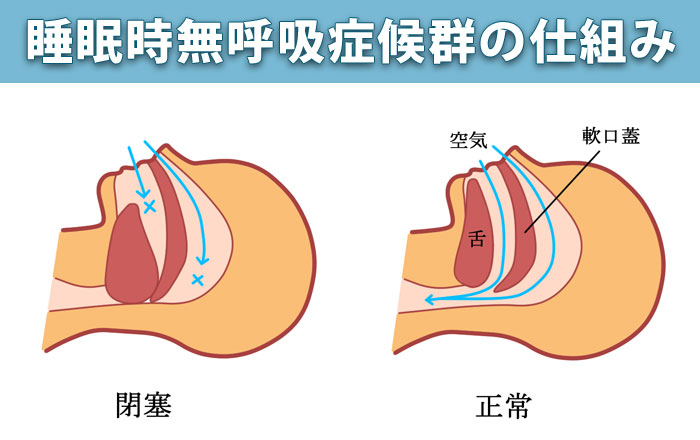
睡眠時無呼吸症候群には閉塞性、中枢性、混合性の3つのタイプがあります。
閉塞性睡眠時無呼吸症候群は小顎、下顎後退、軟口蓋肥大、口蓋扁桃肥大、巨舌などにより呼吸の通り道である上気道が狭くなることが原因であり、そこに肥満が加わるとさらに症状が悪化するため、肥満対策がそのまま予防になります。
医学用語が並びましたが、要はいびきをかきやすい人が罹患する可能性が高いため要注意です。
特にこのタイプの睡眠時無呼吸症候群は、睡眠中の低酸素血症が持続してしまうことで交感神経の持続的な活性化を引き起こし、高血圧や動脈硬化の進展に伴う脳卒中発症のリスクが高いです。
中枢性睡眠時無呼吸症候群は、主に心臓病か脳卒中が原因となります。
脳の一部には呼吸運動をコントロールする呼吸中枢と呼ばれる部分があり、呼吸中枢は二酸化炭素の貯留を確認することで呼吸を促します。
しかし、心臓病の場合は心臓がポンプとしての機能を果たさなくなることで脳への血流が低下してしまい、脳が二酸化炭素の貯留を鋭敏に感知できなくなってしまいます。
呼吸中枢は二酸化炭素が体内に溜まっていないと勘違いしてしまうため、結果的に無呼吸が発生します。
もしくは脳梗塞や脳出血により直接呼吸中枢が障害されると呼吸の指令が発生しなくなり無呼吸になります。
閉塞性のように上気道に閉塞が無くても無呼吸になってしまうのです。
混合性睡眠時無呼吸症候群は閉塞性と中枢性が混じった状態であり、中枢性無呼吸から始まり、その後弱い呼吸努力が発生します。
脳梗塞による呼吸パターンとは?
前述したように、脳梗塞による呼吸中枢の障害は呼吸運度の指令に支障をきたし、中枢性睡眠時無呼吸症候群を引き起こします。
またそのほかにも、脳梗塞や心不全による呼吸中枢の異常に伴う呼吸様式としてCheyne-Stokes呼吸やBiot呼吸と呼ばれる呼吸があります。
Cheyne-Stokes呼吸とは呼吸の深さが周期的に変化する呼吸のことで、徐々に深い呼吸になり、その後徐々に浅い呼吸になっていくのを繰り返す特徴的な呼吸様式です。
Biot呼吸とは一過性に出現する不規則な呼吸で、呼吸の深さがCheyne-Stokes呼吸とは異なり非周期的に変化する呼吸です。
深い呼吸であったり浅い呼吸であったりが不規則に入り乱れる呼吸様式です。
まとめ
睡眠時無呼吸症候群は動脈硬化や高血圧などを合併しやすく、その結果脳出血や脳梗塞の発症率を上げてしまいます。
また脳梗塞自体が異常な呼吸パターンを引き起こし、中枢性睡眠時無呼吸症候群を引き起こす可能性もあります。
脳梗塞と睡眠時無呼吸症候群は互いに発症リスクを増加させてしまう関係性であり、肥満対策などが脳梗塞予防に有効であることが理解できたかと思います。
今までは脳梗塞や脳出血で一度でも神経細胞を損傷すると、2度とその機能が回復することはないと言われてきました。
しかし、再生医学の進歩で、傷ついた組織でさえ改善することが分かってきました。
具体的には骨髄の中にある幹細胞を取り出し、培養したものを点滴投与する方法です。
幹細胞には損傷した細胞を再構築する能力があるからです。
現在、多くの治療結果が積み重なってきており、その成果が今後更に明らかになっていくと思います。
よくあるご質問
脳梗塞と肥満と睡眠時無呼吸症候群の関連性とは?
脳梗塞、肥満、そして睡眠時無呼吸症候群(SAS)は密接に関連しています。肥満はSASの一つのリスク因子とされており、これは肥満者の場合、喉の周りの脂肪組織が増え、これが喉を圧迫して空気の流れを遮ることにより血中の酸素濃度が低下し、心臓に過大な負荷と血圧の上昇を引き起こします。長期的には心血管疾患と脳梗塞のリスクが高まります。
睡眠時無呼吸症候群と脳梗塞は関係ある?
睡眠時無呼吸症候群は、睡眠中に反復的に呼吸が一時停止する状態を指します。
これにより酸素の供給が不十分になり、心臓に負荷がかかります。
これが長期化すると高血圧や心臓病を引き起こし、それが脳への血流を阻害し、脳梗塞のリスクを高める可能性があります。
















コメント