この記事を読んでわかること
・視床出血とは
・視床出血にみられる症状
・視床出血の予後予測
ひとことで脳出血と言っても、その症状や治療は出血する場所によって異なります。
視床出血は、比較的多いタイプの脳出血の一種ですが、その特徴までは詳しく知らない方が多いのではないでしょうか?
そこでこの記事では、特にこの視床出血の症状、治療や後遺症などについて詳しくご説明いたします。
鎮痛剤が効かない視床出血後の痛みとは?
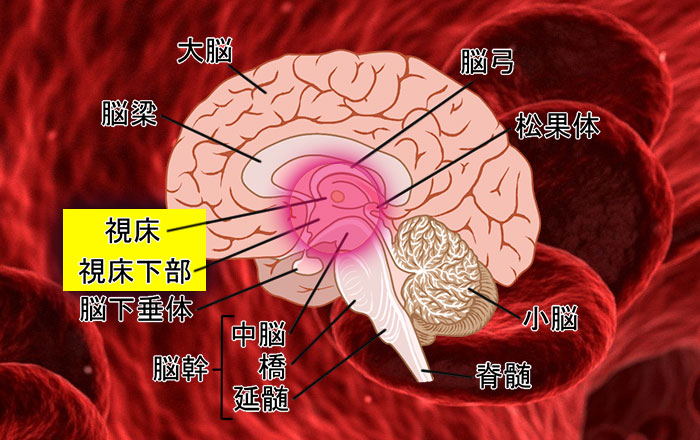
視床出血とは、脳出血の一種類で脳内の視床と呼ばれる場所に出血を起こすことです。
また深部脳出血(しんぶ のうしゅっけつ)とも表現されます。
脳出血全体の約2〜3割が視床出血と言われており、比較的頻度の多い出血です。
多くの場合、慢性的な高血圧症の結果として起こります。
視床は脳内の奥深くに位置することもあり、通常出血直後に手術を行うことはなく、内科的治療が中心になります。
脳出血の後遺症に多くみられる運動麻痺に加え、感覚障害や視床痛と呼ばれる痛み止めが効かない痛みを生じる特徴があります。
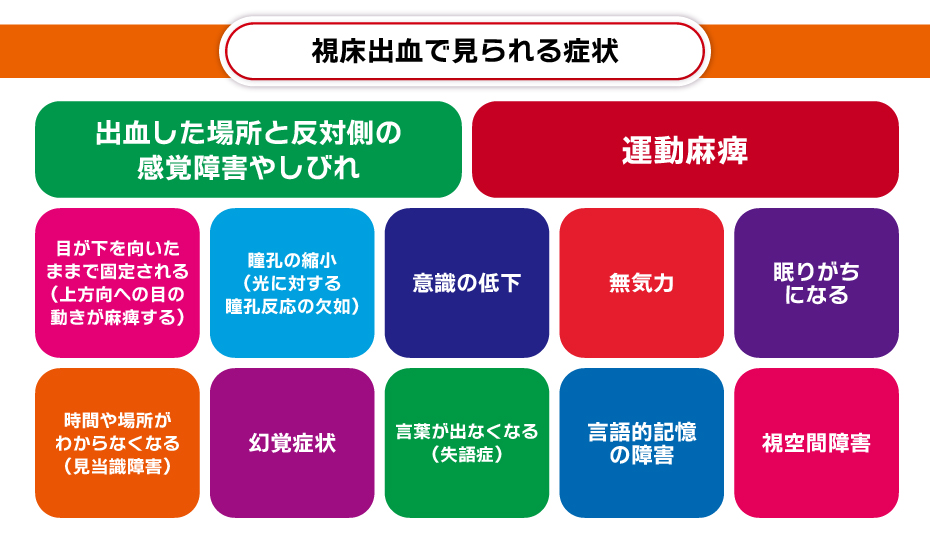
視床出血にみられる症状
視床は、わたしたちの感覚に関する情報伝達に主に関与しています。
したがって、視床出血では出血した場所と反対側の感覚障害やしびれが主な症状としてみられます。
また視床の周囲には、運動神経が通る内包と呼ばれる部位があります。
出血した場所は視床であっても、出血量が多かったり、出血後に浮腫を起こしたりするとこの内包が障害を受け、運動麻痺が起こることもあります。
そのほか、視床出血では以下のような症状が現れることがあります。
- 目が下を向いたままで固定される(上方向への目の動きが麻痺する)
- 瞳孔の縮小(光に対する瞳孔反応の欠如)
- 意識の低下
- 無気力
- 眠りがちになる
- 時間や場所がわからなくなる(見当識障害)
- 幻覚症状
- 言葉が出なくなる(失語症)
- 言語的記憶の障害
- 視空間障害
視床出血に対する治療
脳出血のなかには、出血した直後に手術を行い、出血を止め、血液のかたまり(血腫)を取り除くことがあります。
しかし、視床は脳内の奥深くに位置することもあり、通常出血直後に手術を行うことはありません。
出血がひどくならないように、また再度出血することがないように血圧を下げる内科的治療が中心になります。
また、出血した周囲は浮腫が起こり、そのために神経細胞が死滅することがありますので、この浮腫を取るための内科的治療も行います。
なお、最近はごく少量の視床出血に対し、ロボットを使った低侵襲手術を行う試みがあり、後遺症や合併症の軽減効果が期待されています。
(出典:Wang Y, et al. Efficacy Analysis of Robot-Assisted Minimally Invasive Surgery for Small-Volume Spontaneous Thalamic Hemorrhage. World Nurosurg. 2019 Nov; 131:e543-9.)
視床出血後の運動機能回復を促進するリハビリ方法

視床出血後のリハビリテーションは、早期から開始することが機能回復にとって重要です。
理学療法や作業療法を通じて、運動機能の改善が期待されます。
特に平衡感覚や姿勢を改善するリハビリが必要です。
また、痛みを感じる部位に対しては、感覚を入れるためのアプローチが行われ、運動失調を軽減することが可能です。
早期リハビリを開始することで、長期的な改善も見込まれます。
視床出血に特徴的な後遺症・合併症
視床出血では、急性期にみられた症状が完全に治らず、後遺症として継続することがあります。
また視床出血に特徴的な後遺症として、慢性期になって出血と反対側の手や足に強い痛みを感じることがあります。
これは視床痛といいます。
視床痛には、残念ながら鎮痛薬が効きません。
痛みが強い場合、定位脳手術と呼ばれる手術を行う場合があります。
また視床の近くには脳室と呼ばれる、脳脊髄液がたまる場所があります。
脳室内に出血が及ぶと、脳脊髄液の流れが悪くなり、水頭症と呼ばれる状態になることがあります。
水頭症は視床出血に伴う合併症として重要で、緊急手術が必要となることもあります。
視床出血の死亡率
視床出血後の死亡率は14%から52%と報告されていますが、この数字は医療環境の違いや基礎疾患の有無など、さまざまな要因の影響を受けて変化します。
死亡率に影響を与える要因について、いくつかの研究が報告されていますが、そのひとつをご紹介しましょう。
視床出血の死亡率に影響を与える要因
米国シカゴの第三次医療機関に入院した168名の視床出血の患者を対象とした研究では、同じ視床出血でも出血した場所や出血量によって死亡率に違いがありました。
例えば、視床の外側や後側の出血は、他の部位からの出血よりも死亡率が有意に低くなっていました。
また水頭症を起こすと死亡率の上昇が認められていました。
(出典: Neisewander BL, et al. Location of Thalamic Hemorrhage Impacts Prognosis. World Neurosurg. 2018 Aug; 116: e525-33)
出血の場所をコントロールすることは不可能ですので、現状では出血の範囲が広がらないようにすること、水頭症を起こさないように治療すること。
もし水頭症を発生したら速やかに対処することが大切だと言えるでしょう。
視床出血の予後予測
視床出血後の予後予測についても、いくつかの研究があります。
ここでいう予後とは、死亡することだけを指すのではなく、視床出血を起こした3ヶ月、6ヶ月後の後遺症や合併症の有無、障害の程度などを意味します。
そして予後予測についても、死亡率に影響する要因と同様、視床出血の量や広がり、水頭症の発生が予後の悪化に影響を与えていました。
加えて、発生直後の意識レベルが低い、糖尿病を合併している、瞳孔の大きさに左右差があることなどが、予後の悪化を予測する因子として挙げられていました。
(出典: Shah SD, et al. Prognostic predictors of thalamic hemorrhage. J Clin Neurosci. 2005 Jun;12(5):559-61)
以上から、予後の改善のためにも視床出血の発生直後から、しっかりと管理をすることで合併症の発生を防ぐことが、とても重要であると言えるでしょう。
視床出血の後遺症についてのまとめ
視床出血について、その症状や特徴的な後遺症、また合併症予防の重要性などをご説明しました。
現時点での医学技術では、視床出血は発生したら症状の悪化を防ぐ治療が中心となります。
視床出血を含む脳出血を予防するためにも、ぜひ血圧の管理、生活習慣病の予防に努めましょう。
【ニューロテックメディカルリハビリセンター】
ニューロテックメディカルリハビリセンターは、ニューロテックメディカルが運営するリハビリテーション施設のご案内です。
当リハビリセンターは、この治療のを理解し、患者様一人ひとりのリカバーパートナーとして、リハビリを提供しています。
私たちが目指すのは、長期にわたる健康と機能の回復です。
ぜひ当施設もご利用ください。
よくあるご質問
視床出血の症状は?
視床は様々な感覚を大脳に伝える場所であるため、出血により障害を受けると感覚障害が起こります。慢性期になると痛みを感じるようになり、視床痛とも呼ばれます。
出血が大きくなると運動の麻痺や意識障害を来すようになります。


















コメント