この記事を読んでわかること
多発性硬化症の基本的な理解
多発性硬化症の一般的な症状
誤解されやすい多発性硬化症の事実
多発性硬化症とは、中枢神経系に慢性的な炎症が引き起こり、麻痺や視力障害・小脳失調などさまざまな症状をきたす病気のことです。
症状が時間的・空間的に多発するという特徴があり、さまざまな時期にさまざまな症状が出現します。
この記事では、多発性硬化症の症状や診断について詳しく解説していきます。
多発性硬化症の発症メカニズム
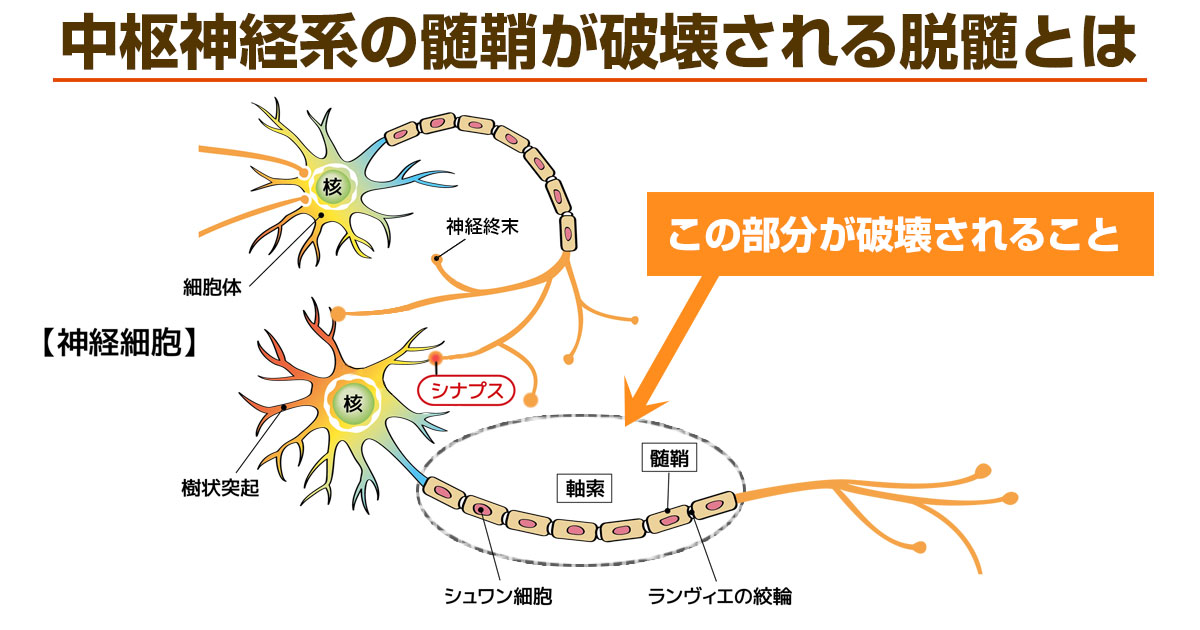
多発性硬化症とは、中枢神経系のさまざまな部位に慢性的に炎症を引き起こし、麻痺やしびれをきたす慢性炎症性脱髄疾患です。
そもそも神経組織は中枢神経と末梢神経の2つに分類されます。
- 中枢神経:脳・脳幹・脊髄
- 末梢神経:脊髄から分岐する神経
多発性硬化症では、中枢神経に「脱髄」が生じることで症状が出現すると考えられています。
では、脱髄とはどのような現象なのでしょうか?
本来であれば、人間の体内に存在する白血球やリンパ球などの免疫細胞は、体内に侵入した異物を発見すると、異物に対してマーキングを行い、異物だけを攻撃することで効率よく退治しています。
しかし、なんらかの原因で免疫細胞が自分自身の細胞をマーキングしてしまい、誤って攻撃してしまうことを自己免疫性といいます。
一方で、中枢神経系を構成する神経細胞は電線のような構造を成しており、電気刺激が伝導する軸索と、その周囲を取り囲むように存在する絶縁体のような髄鞘で形成されています。
多発性硬化症では、自己免疫によって中枢神経系の髄鞘が破壊されており、これを脱髄と呼びます。
同じように、自己免疫性に脱髄を引き起こす疾患は他にも複数存在しますが、ギランバレー症候群や慢性炎症性脱髄性多発神経炎は末梢神経が対象となる点で多発性硬化症とは異なる疾患です。
一方で、中枢神経系に脱髄を引き起こす疾患として、急性散在性脳脊髄炎などが挙げられますが、違いとして多発性硬化症には脱髄の空間的、時間的多発性という特有の特徴があります。
- 空間的多発性:神経障害部位が複数あること
- 時間的多発性:何度も症状の寛解と再発を繰り返すこと
脳神経に関連する多発性硬化症の症状
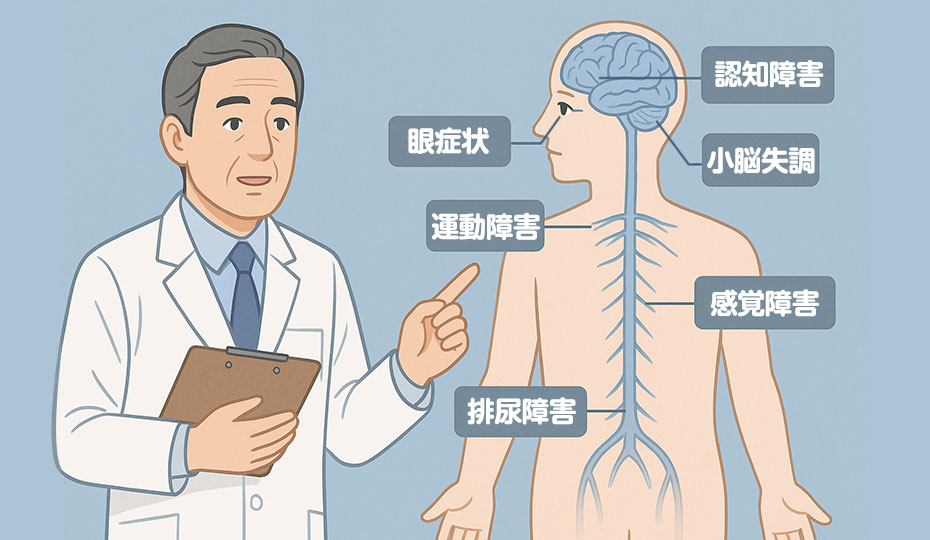
多発性硬化症に関する症状の参考イメージ
多発性硬化症では障害される部位によって出現する症状も異なりますが、一般的に下記のような症状が挙げられます。
- 感覚障害:四肢のしびれ
- 運動障害:麻痺
- 小脳失調:平衡感覚の消失
- 眼症状:視力低下・物が二重に見える・視野狭窄
- 排尿障害:失禁・残尿感・頻尿
- 認知・精神障害:理解力の低下、記憶力低下・抑うつ気分
これらの症状が、再発と寛解を繰り返し不規則に出現するという特徴があります。
さらに、これらの症状が体温の上昇に伴って悪化し、体温の低下により元に戻るUhthoff(ウートフ)徴候も特徴的です。
多発性硬化症の診断基準と診断プロセス
多発性硬化症の診断には、国際的にも広く用いられているMcDonald診断基準が国内でも用いられています。
これによれば、多発性硬化症は非常に多彩な症状が出現するため、中枢神経系における炎症性脱髄性疾患としての空間的・時間的多発性を証明し、他の疾患を十分に除外することが必須となります。
そのためには、下記のような多角的評価が必要となります。
- 問診:時間的・空間的多発性の聴取
- 神経学的診察:神経所見から病巣部位を推定し、空間的多発性を確認
- 髄液検査:中枢神経系の炎症によって生じるタンパクが髄液から検出するか確認
- 電気生理検査:電気刺激の伝導速度を評価し、脱髄の有無を確認
- MRI検査:造影剤を使用した画像検査で、炎症部位が白く光る
以上の診察・検査所見から総合的に判断しますが、近年では特にMRI検査の所見が重宝されています。
多発性硬化症の進行ステージ
多発性硬化症には癌のようなステージはありませんが、多くの場合発症初期には再発と寛解を繰り返し、その後数年で再発の機会が減少していく方が多いです。
しかし、中には再発していない時期にも関わらず体の機能が徐々に障害されていく方もおり、徐々に進行していくため注意が必要です。
誤解されやすい多発性硬化症の事実

多発性硬化症の患者は症状が多彩であり、患者数も多いわけではないため、経験談ありきの誤った通説が流れやすい疾患です。
そこで、誤解されやすい多発性硬化症の事実をいくつかお伝えします。
- 必ず車椅子生活になるわけではない
- 運動を避ける必要はない
- 完治する方法はない
必ず車椅子生活になるわけではない
多発性硬化症に罹患しても必ず車椅子生活になるわけではありません。
大規模な研究によれば、多発性硬化症の患者の3/4は車椅子不要の生活を送り、約40%の方は通常の生活に支障をきたすこともありません。
運動を避ける必要はない
多発性硬化症では運動をあえて避ける必要はありません。
むしろ体の負担とならないような運動は筋攣縮の予防になる可能性もあります。
一方で、体温上昇によって症状が増悪する可能性があるため、運動する場合は体温管理に気をつける必要があります。
運動を避ける必要はない
多発性硬化症には完治する治療法がありません。
症状を一時的に止める薬として自己免疫能力を低下させる「ステロイド」が挙げられますが、長期的に進行を食い止められるわけではありません。
多発性硬化症の原因や知見についてのまとめ
今回の記事では多発性硬化症の原因や最新の知見などについて解説させて頂きました。
多発性硬化症は中枢神経における「自己抗体による脱髄性変化」によって、神経が障害される病気です。
その特徴として時間的・空間的多発性が挙げられ、再発・寛解を繰り返しながら多部位の神経が障害を受けます。
また、診断においても上記の特徴を証明することが非常に重要となります。
多くの方は発症しても日常生活を通常通り送ることができますが、一方で根治治療が難しく、病気の進行を防ぐ術はないのが現状です。
しかし、近年では再生医療の発達が目覚ましく、損傷した神経の再生が期待されています。
多発性硬化症によって障害された髄鞘が再生すれば、進行を抑えることができる可能性もあり、現在その知見が待たれるところです。
よくあるご質問
多発性硬化症とは具体的に何を指すのですか?
多発性硬化症とは、具体的には中枢神経系における炎症性脱髄性疾患です。
脳や脊髄などの中枢神経で自己免疫に伴う脱髄が生じ、症状が空間的・時間的多発性を伴うという特徴があります。
多発性硬化症の診断はどのように行われますか?
多発性硬化症の診断においては、単一の検査で確定診断を行うわけではなく、問診・神経診察・髄液検査・電気生理検査・MRI検査などを行い、複合的に脳や脊髄における時間的・空間的多発性のある症状を評価します。
特にMRI検査は近年最も診断に有用な検査として重宝されています。
<参照元>
・多発性硬化症/視神経脊髄炎(指定難病13)|難病情報センター:https://www.nanbyou.or.jp/
・多発性硬化症.JP:https://www.tahatuseikoukasyo.jp/what/p03
・コラム-多発性硬化症の根拠のない通説を払拭する|MSDマニュアル:https://www.msdmanuals.com/ja-jp/ホーム/news/editorial/2017/03/21/16/29/multiple-sclerosis
あわせて読みたい記事:多発性硬化症と再生医療への期待
外部サイトの関連記事:脳梗塞後の日常生活の管理と家族支援

















コメント