この記事を読んで分かること
膀胱直腸障害の原因と症状が分かる
膀胱直腸障害による合併症、特に腎機能障害のリスクが分かる
適切なケアと管理方法、特に人工的な排尿や排便の必要性が分かる
脊髄神経の損傷等が原因となり、膀胱や肛門の括約筋の機能が失われてしまい、自分の意思では排尿や排便ができなくなる事、即ち膀胱や直腸に機能障害が生じる状態を膀胱直腸障害といいます。
その結果、尿失禁、便失禁、便秘だけでなく、腎機能障害をきたすこともあります。
排尿や排便は日々の生活と密接に関係していますので、定期的に人工的に排尿や排便をするなど適切なケアが必要です。
膀胱直腸障害とは?
膀胱直腸障害とは、様々な理由により膀胱や腸のコントロールを失い、排尿や排便が自分の意思でできなくなる状態です。
そのため、自分で望まないときに尿や便が出ること、望むときに尿や便を出せないことが生じます。
これらの症状への対処は、本人にとってストレスになることがあります。
排尿・排便の仕組み
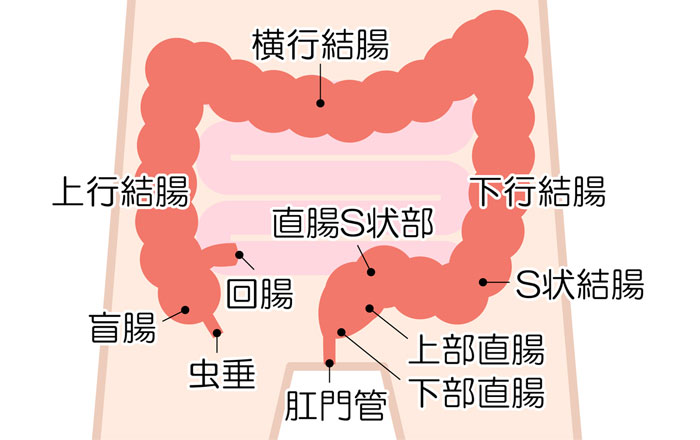
膀胱と腸が正常に機能するために、私達の神経は特定の筋肉に緊張するときと弛緩するときを知らせます。
脊髄にある神経は、脳から膀胱や腸にメッセージを送っています。
脊髄には4つの領域があり、上から順に頸髄、胸髄、腰髄、仙髄となっています。
このなかでも膀胱機能、膀胱と腸の動きを管理する筋肉である括約筋、また性機能は仙髄が密接に関わっています。
例えば仙髄には、仙髄排尿中枢と呼ばれる部分があります。
この中枢は、膀胱との間で直接信号を受発信します。膀胱が尿で満たされると、膀胱は仙髄に信号を送ります。
また仙髄から脳にも信号が送られると尿意を感じ、脳から排尿を指示すると、また脊髄を通って膀胱へ信号が送られ、排尿が始まります。
これらの神経と筋肉の働きにより、尿や便を出したいときに出すことができるのです。
病気や怪我などでこの通信が途絶えると、メッセージが遅れたり、受け取れなかったりします。
膀胱直腸障害の原因
多くの疾患が、膀胱と腸を制御する神経と筋肉に影響を及ぼす可能性があります。
例えば脊柱管狭窄症や椎間板ヘルニア、腰痛すべり症では、脊椎や椎間板が直接脊髄神経を圧迫し、損傷することで発症します。
これらの変化は、通常ゆっくりと起こりますが、外傷だと急激に症状が出現します。
膀胱直腸障害に伴う症状

膀胱直腸障害では、排尿と排便の制御が失われてしまいます。
例えば一回の排尿で、膀胱を空にすることができなくなります。
そのために排尿回数が増えることもあります。
尿が出しづらい、出しても残尿感があるなども症状として起こり得ます。
さらに膀胱内に尿がたまりすぎると、意図せず尿が漏れてくる尿失禁も生じます。
また特に女性では膀胱炎を含む尿路感染症のリスクとなることもあります。
なお膀胱の圧力が高くなり尿が逆流するようなことがあると、腎臓に障害が起こる可能性があります。
排便が制御できなくなると、まず便秘になります。
排便回数が増えることもありますが、硬い便が直腸内に蓄積するため、硬便の周囲から泥状の便が漏れることもあります。
逆に便が直腸内に到達すると、すぐに便が出てしまう便失禁状態になることもあります。
これは便を直腸内に蓄積させるために必要である、肛門内の筋肉が機能しないために常に緩んだ状態となるために生じます。
これらの症状は、脊髄が損傷を受ける位置によって異なります。
この他重要な症状に、第6胸椎以上の脊髄損傷者に発生する可能性がある、自律神経反射障害があります。
これは突然の激しい血圧の上昇、激しい頭痛、発汗、不安感などを認めますが、膀胱直腸障害により膀胱や直腸内に尿や便が蓄積することが、これらの症状をきたすきっかけとなることがあります。
膀胱直腸障害の診断
脊椎や脊髄神経の状態を評価するためには、CTスキャンやMRIなどの画像検査が有用です。
通常膀胱直腸障害に伴う症状以外にも複数の症状が見られますので、症状に合わせて画像の撮影部位や撮影方法は調整されます。
そのほかにも、超音波検査を用いて膀胱や直腸の内部を確認し、残存する尿や便の量を計測することもあります。
診察の際には、医師は肛門から指を挿し入れる直腸診を行います。
肛門に指が入ると、通常であれば肛門括約筋が反射として収縮するために筋肉の収縮を感じますが、直腸障害があると収縮を感じることがありません。
膀胱直腸障害のケア・治療
膀胱直腸障害のケアや治療には、いくつかの方法があります。
食事内容を変える
例えば食物繊維の摂取量を増やすことで、下痢や便秘を改善することができます。
水分を十分に摂るようにすることでも、便秘を緩和できます。
逆に特定の時間帯に水分を摂らないようにすると、尿失禁を防ぐこともできます。
生活のスケジュールを調整する
トイレの時間を規則的に設定することで、より良いコントロールが可能になります。
これには、毎日同じ時刻に排尿または排便を試みることが含まれます。
多くの人は、自分のライフスタイルに合った時間帯に排便できるように生活のスケジュールを調整します。
このプログラムは通常、排便を刺激する座薬または浣腸の挿入から始まり、薬が効くまで約15~20分待ちます。
その後、さらに指で刺激を行うこともあります。
状態によっては指を使って便を除去することもあります。
この一連のプロセスは、通常30~60分を必要とします。
薬剤
一部の医薬品は、膀胱や腸の機能を改善します。
例えば膀胱の収縮を軽減したり、排尿を助けたりすることを目的とした薬があります。
また、便を柔らかくする薬も使用します。
医学的介助
医学的に排便や排尿を介助することもできます。
例えば肛門や直腸内を温水で洗浄すると、便秘を軽減し、効果的な腸の動きをサポートできます。
間欠的に尿道から膀胱に細い管(カテーテル)を挿入し、日中に数回に分けて膀胱を空にしすることもできます。
これは清潔に行う必要があります。
また尿道または腹壁から膀胱にカテーテルを挿入し、膀胱を継続的に空にすることもできます。
人工膀胱治療に伴う合併症と後遺症
人工膀胱の治療や手術には、いくつかの合併症や後遺症が伴う可能性があります。
例えば、BCG療法(結核菌を使用した膀胱がん治療法)の副作用として、膀胱の炎症や頻尿、血尿などが挙げられます。
また、膀胱全摘除術(膀胱を完全に摘出する手術)に伴うリスクとしては、術後の感染症、血栓症、または麻酔による合併症が考えられます。
さらに、人工膀胱のストーマ(体外に出された排尿経路)には、皮膚炎や感染症、ストーマ周辺の腸管の脱出などの合併症が起こることがあります。
手術後の後遺症としては、排尿排便機能障害、リンパ浮腫(リンパ液の流れが滞ることで起こるむくみ)、性機能障害などが生じる可能性があります。
これらの合併症や後遺症に対しては、早期発見と適切なケアが重要です。
電気刺激
電気刺激療法では、損傷した神経を刺激することができます。
これにより、膀胱や腸の筋肉の制御がより良好になる場合があります。
手術
筋肉や神経の損傷を修復するために、手術が必要になる場合があります。
これには脊髄損傷の原因となった脊椎や椎間板を修復し固定する手術、機能を損なっている膀胱を再建する手術、また排便の容易にするための人工肛門を造設する手術などが含まれます。
なお再生医療は脊髄損傷の治療法として注目を集めています。
再生医療による症状の改善には、膀胱直腸障害による症状の回復も含まれますが、膀胱直腸障害だけに焦点を絞った治療というわけではありません。
人工膀胱手術のリスクとケア
人工膀胱手術にはいくつかのリスクが伴います。
手術後に起こり得る感染症や、膀胱の周辺組織が壊死してしまうリスク、またストーマの脱落などが考えられます。
これらのリスクを最小限に抑えるためには、手術後の徹底したケアが不可欠です。
例えば、感染症予防のための適切な衛生管理、ストーマの周辺皮膚のケア、栄養管理、そして医療従事者による定期的なフォローアップが重要です。
特に術後の数ヶ月間は、定期的な検診を受けることで、早期に合併症を発見し、対応することが求められます。
患者の生活の質を維持するためには、適切な情報提供とサポートが重要となります。
膀胱直腸障害についてのまとめ
膀胱直腸障害について、その原因や症状、治療法などについてご説明しました。
排尿や排便を自分でコントロールできないということは、相当なストレスです。
しかも脊髄神経の損傷は、生涯回復が望めないかもしれません。
しかし、再生医療を含め、医療の進歩に伴い不可能が可能となる時代はすぐ近くまできています。
希望を失うことなく、新しい治療法に期待したいところです。
よくあるご質問
- 膀胱直腸障害どうなる?
- 大腸や直腸など消化器系疾患や、膀胱や前立腺といった泌尿器系疾患が膀胱直腸障害の原因となる場合もありますが、発症前にしびれや激しい首・腰痛の症状があった場合は注意が必要です。
脊椎の異常が考えられ、早急に対処しなければさらに悪化するケース、症状が永遠に改善しないケースもあります。 - 膀胱直腸障害の特徴は?
- 膀胱直腸障害の特徴として、尿が出にくい、残尿感がある、頻尿になった、尿失禁することが増えた、便が出にくくなった、肛門に力が入らない、便が漏れるといった特徴があります。
<参考サイト>
NATIONAL ASSOCIATION FOR CONTIENCE https://nafc.org/spinal-cord/
あわせて読みたい記事:脊髄損傷の治療と再生医療などの新しい技術
外部サイトの関連記事:脊髄損傷に伴う排尿障害とは?

















コメント