要点近年、脊髄損傷に対する再生医療は目まぐるしく進歩しています。
自身の細胞を採取・自家培養した幹細胞を再度体内へ注入する方法で、損傷した神経に直接働きかけ、神経の回復を促通します。
この記事では、脊髄損傷に対する幹細胞治療の効果や脊髄損傷のリハビリ・感染予防対策について解説します。
目次
脊髄損傷とは?
脊髄損傷は交通事故やスポーツなどで受傷することが多く、受傷箇所より遠位に機能障害が起こる疾患です。
障害の程度により、該当箇所の機能が全て失われる完全麻痺と、一部分の機能が残存する不完全麻痺があります。
脊髄損傷の主な症状は、以下の通りです。
- 運動麻痺や筋力の低下
- 感覚低下や消失
- 異常感覚(しびれや痛みなど)の出現
- 自律神経障害
- 排尿や排便の機能障害
- 性機能の障害(勃起不全など) など
また、受傷した脊髄の位置によって症状が異なります。
例えば第5頚椎より上の場合は、呼吸麻痺や四肢麻痺(手足の麻痺)など全身管理を要する症状が出現し、胸椎の場合は対麻痺(足の麻痺)などの症状が出現します。
脊髄損傷の幹細胞治療による改善効果
従来、脊髄損傷に対する根本的な治療法はありませんでした。
急性期には、症状を重症化させないための安静や固定、回復期には機能不全となった部位のリハビリを行うといった対症療法です。
しかし近年、脊髄損傷に対する再生医療が目覚ましい進歩を遂げています。
「1度損傷してしまった神経は、自然治癒することはない」と言われてきた脊髄損傷ですが、「損傷してしまった神経そのものを治療する」という目的で再生医療が注目されているのです。
下記のように多様な方法で研究・治験が行われています。
- IPS細胞
- HGF(肝細胞増殖因子)
- MUSE細胞(多能性幹細胞)など
脊髄損傷に対する様々な再生医療の方法の中で、最も研究段階が進み薬事承認までされている治療法が「幹細胞治療(骨髄間葉系幹細胞を用いた治療)」です。
傷ついた神経の回復、また神経の悪化を防ぐ効果が期待できます。
幹細胞治療で改善効果が認められる可能性のある障害は以下の通りです。
- 運動機能、筋力の改善
- 動作・歩行能力の改善
- 感覚機能の改善(触覚)
- 異常感覚(しびれや痛み)の改善
- 自律神経障害の改善に伴う排尿、排便障害の改善
- 性機能の改善
- 血圧コントロールの改善
など
脊髄損傷後のリハビリテーションと自宅での感染予防
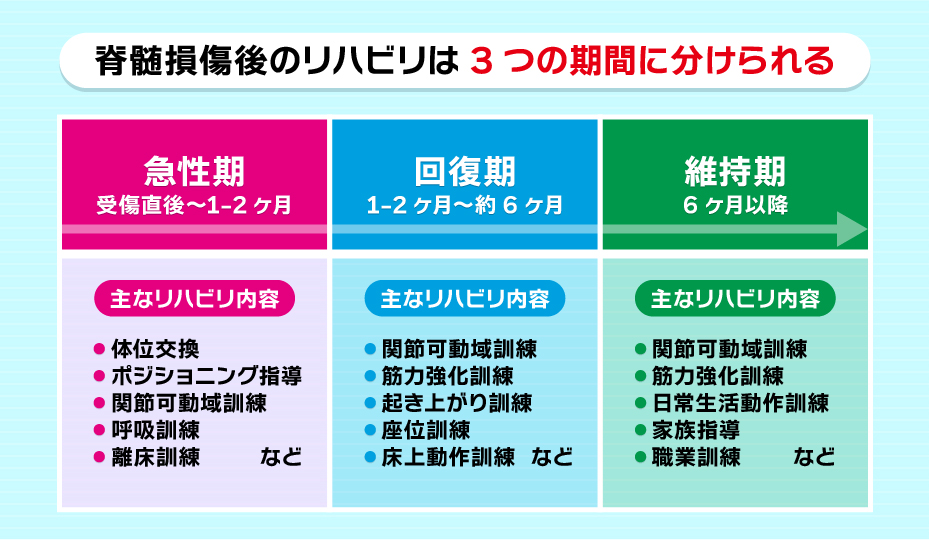
脊髄損傷後のリハビリは、受傷直後〜1-2ヶ月の急性期、1-2ヶ月〜約6ヶ月の回復期、6ヶ月以降の維持期に分けられます。
受傷後の期間に応じて、適切なリハビリを受けることが大切です。
脊髄損傷後のリハビリテーション内容(期間別)

脊髄損傷後のリハビリテーション内容について、受傷後期間ごとに解説します。
急性期(受傷直後〜1-2ヶ月)
特に上位損傷(頸髄損傷など、上位脊髄の損傷)では、呼吸管理などの全身状態の管理を必要とすることがあります。
脊髄の損傷を悪化させないよう、損傷部位を固定し全身状態を管理しながらリハビリを行うのが一般的です。
急性期のリハビリ内容は以下の通りです。
- 体位交換、ポジショニング指導(臥床による褥瘡予防)
- 関節可動域訓練(麻痺や安静による関節可動域制限の予防)
- 呼吸訓練(必要に応じて)
- 離床訓練ーベッド上座位や車椅子座位など(医師の指示のもと段階を踏みながら進めていく)
など
回復期(1-2ヶ月〜約6ヶ月)
全身の状態が安定したら、積極的なリハビリを実施する回復期に入ります。
受傷後6ヶ月を過ぎると神経の大きな回復の見込みが薄くなるため、この時期にできる限り有用なリハビリを多く受けることが大切です。
今後残るであろう後遺症を予測し、また残存機能を詳細に評価して日常生活に必要な能力を獲得することが目的です。
障害の部位や度合いによっては、脊髄損傷発症前に行っていた動作方法ではなく新たな動作方法を探索し獲得していく必要があります。
回復期のリハビリ内容は次の通りです。
- 関節可動域訓練
- 上肢の巧緻性機能訓練
- 筋力強化訓練
- 起き上がり訓練や座位訓練
- 床上動作訓練(マット運動)
- 車椅子への移乗訓練(プッシュアップ訓練含む)
- 車椅子駆動訓練
- 日常生活動作訓練(食事・着替え・整容・トイレ動作・入浴動作など)
- 起立性低血圧への対応
- 住宅改修案作成
など
維持期(6ヶ月以降)
脊髄損傷の重症度により入院は180日まで可能ですが、維持期は大半の方が在宅での動作を獲得し自宅へ退院します。
自宅へ帰っても、さらなる残存機能へのアプローチや機能維持を目的としたリハビリを受けることが重要です。
脊髄損傷は若年者が多いことから、職場復帰へ向けた機能・動作訓練も必要とされます。
また、患者様、ご家族様のQOL維持のフォローも重要になります。
- 関節可動域訓練や筋力強化訓練
- 日常生活動作訓練
- 家族指導
- 職業訓練(職場復帰に必要な動作の獲得)
- 全身のケア
など
脊髄損傷後の感染予防対策
脊髄損傷受傷後は、感染リスクに十分な注意が必要です。
褥瘡と呼ばれる床ずれや、尿路感染、ウイルス感染症や蜂窩織炎など、留意する必要のある感染症が多数ありますが、体が思うように動かない中でケアをしていくのは大変です。
この章では、ご自身で、またご家族様や医療職のサポートを得ながら実施する、自宅でのケア方法を紹介します。
褥瘡(床ずれ)
褥瘡とは、長時間ベッドや車椅子などに体の同一箇所に圧が加わり続けることで血流が悪化し、組織が傷つき壊死してしまう状態を指します。
人の骨格の構造上、出っ張っているところ(好発部位)は褥瘡になりやすいです。
1時間に1分程度、除圧しましょう。
車椅子のベッドやマットは症状や全身状態によって適切な物が異なるため、理学療法士や作業療法士に相談するのがおすすめです。
尿路感染
排尿障害により尿カテーテルを使用している方は、尿路感染に注意が必要です。
1番の対策は、意識的に手を清潔に保つこと。
特に外出後や排便後は気をつけましょう。
また、普段から水分をこまめに摂取することも大切です。
1日2リットルを目安に水やお茶を摂取しましょう(心臓に疾患のある方・水分摂取量に制限のある方は医師に相談してください)。
ウイルス性感染症
肝炎やエイズなど、ウイルス性の感染症対策は、手洗いと消毒が有効です。
特に車椅子駆動は、床のホコリやゴミを巻き上げながら走行し手にも菌等が触れています。
手洗いと消毒、うがいを徹底しましょう。
蜂窩織炎(ほうかしきえん)
蜂窩織炎は、皮膚に起こる化膿性の炎症のことです。
小さな傷などから化膿菌が体内に侵入し、発赤や熱感、腫瘍、圧痛を引き起こしながら化膿します。
早期発見ができれば抗生物質を服用することで鎮静化が図れますが、放置すると手遅れになることもあります。
脊髄損傷患者は悪化しやすく、場合によっては壊死・切断の危険もあるので、感染部が腫れてきた場合には早めに受診してください。
まとめ
脊髄損傷は、再生医療の進歩により損傷した神経に対する根本的なアプローチが可能となりました。
再生医療で神経回路の修復を促通後、促通された神経が正常に働き正しい動作を獲得するためにはリハビリが欠かせません。
神経再生医療×リハビリを施すことにより、相乗効果が期待できるのです。
当院では、「骨髄間葉系幹細胞の点滴投与」ならびに投与後のリハビリを受けることが可能です。
脊髄損傷の後遺症でお悩みの患者様やご家族様は、ぜひ一度相談窓口へお問い合わせください。
よくあるご質問
脊髄損傷が多いスポーツは?
日本で最も報告が多い受傷機序は、水泳の飛び込みによるものです。
続いて、コンタクトスポーツと呼ばれるラグビー、柔道や格闘技、またトランポリンやスキー、スノーボード、スカイスポーツなどの高いところから地面に着地するスポーツにおいて多くの報告があります。
脊髄損傷の回復期とは?
脊髄損傷を受傷し、症状が落ち着いてきた1〜2ヶ月経過後から6ヶ月程度までを回復期と呼びます。
回復期は一定のレベルまで神経の自然回復が期待できる時期とされ、最大限の機能回復をはかるため、集中してリハビリをすることが望まれます。
関連記事
このページと関連のある記事

2024.07.17
脊髄損傷後のリハビリテーションで回復への道を探れるか?
脊髄損傷後のリハビリテーションは、身体機能や自律神経系の回復を目指す重要なプロセスです。脊髄損傷は身体機能に重大な影響を与える深刻なけがです。理学療法、作業療法、言語療法を組み合わせた包括的なアプローチが求められます。さらに、幹細胞治療は脊髄損傷の新しい治療法として注目されています。...
<参照元>
・厚生労働省:急性期脊髄損傷の治療を目的とした医薬品等の臨床評価に関するガイドラインについて
https://www.mhlw.go.jp/web/t_doc?dataId=00tc4218&dataType=1
・日本リハビリテーション医学会:脊髄損傷のリハビリテーション治療
https://www.jarm.or.jp/civic/rehabilitation/rehabilitation_03.html













コメント